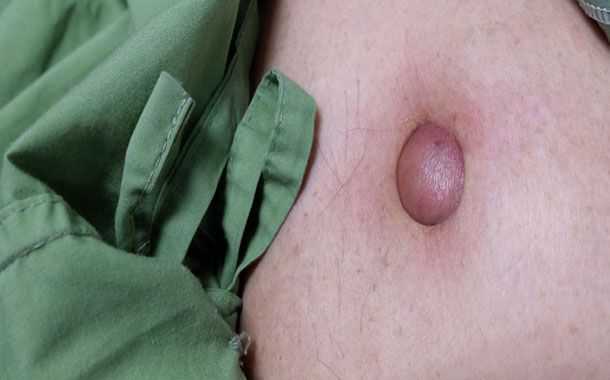
Guvatr, boynumuzda adem elmasının hemen altında yer alan kelebek şeklindeki tiroit bezinin anormal büyümesi sonucu ortaya çıkan bir hastalıktır. Tiroid bezi salgıladığı hormonlar aracılığıyla vücudumuzun ve alışma hızını düzenlemektedir. Türkiye’de de görülme sıklığı fazladır. Cinsiyet dağılımına bakıldığında, kadınlar erkeklere oranla 5 kat daha fazla risk altındadırlar.
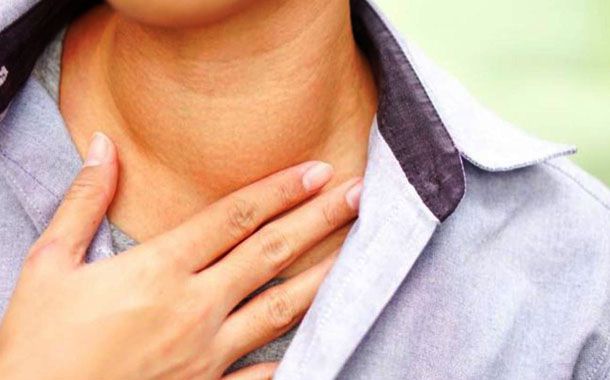
Boynun ön tarafında yumru görünümüne yol açan guatr varlığında kişi yutkunduğunda yumru aşağı ve yukarı doğru hareket eder. Solunum sırasında zorlanma, boğazda yumru hissi ve öksürüğe yol açabilen hastalık, çoğunlukla ağrısızdır. Büyük oranda iyot eksikliğine bağlı olarak oluşan guatr, medikal yöntemlerle tedavi edilebilir.
Nedenleri;
Guatr’ın dünyada en sık görülen nedeni beslenmede iyot eksikliğidir. Diğer nedenler şunlardır:
- Graves hastalığı
- Hashimoto hastalığı gibi tiroidin iltihaplı hastalıkları
- Tiroid bezinin tek tarafında nodül ya da şişlik
- Tiroid bezinde birden fazla nodül ve şişlik varlığı (multinodüler guatr)
- Tiroid kanseri (İyi huylu tiroid nodüllerine kıyasla çok nadir görülür)
- Hamilelik (Hamilelik sırasında salgılanan HcG hormonu tiroid bezinin az da olsa büyümesine neden olabilir)
- Kistler
- Boyun bölgesinden radyasyona maruz kalan kişiler
- Ailesinde nodül hikayesi olan kişiler
İyot içeren yiyeceklerin az olduğu bölgeler, kadın cinsiyet, çeşitli bağışıklık hastalıklarına sahip olanlar, amiodaron, interferon ve lityum gibi ilaçları kullananlar, hamilelik ya da menopoz dönemindeki kadınlar ve 40 yaş üstü kişiler guatr hastalığı açısından risk altındadır.
Belirtileri;
- Boğaz bölgesinde gözle görülür şişlikler
- Boğazda baskı hissi
- Öksürük
- Yutkunma ve yutma güçlüğü
- Nefes darlığı
- Ses kısıklığı
- Çarpıntı
- Titreme
- Baş dönmesi
- Halsizlik
- Yorgunluk
- Baş ağrısı
- Kilo alma
- Kabızlık
- Saç dökülmesi
- Cildin kuruması
- Ağrı ve ateş
- Guatr hiçbir belirti vermeden ilerleyebilir
Tanısı:
Boynun ön bölgesinde bulunan tiroit bezinin farklı nedenlere bağlı olarak büyümesiyle oluşan guatr, rutin sağlık taramaları sırasında ya da hastalığın belirti vermesiyle fark edilir. Kişinin hekime başvurmasının üzerine hekim, öncelikle hastanın öyküsünü dinler ve fizik muayenesini yapar. Tiroit hormon düzeylerinin ölçümü için laboratuvar testleri yapılır. Ayrıca ultrasonografi ile tiroit bezi ayrıntılı olarak incelenir. Hekim, gerektiğinde ek olarak sintigrafi ve biyopsi yapılmasını isteyebilir. Elde edilen verilerin ışığında kişiye guatr tanısı koyulur.
Tedavisi;
Guatr tedavisinde ilaç tedavisi, radyoaktif iyot tedavisi ve cerrahi tedavi olmak üzere 3 farklı yöntem vardır.
Hormon eksikliği olan hastalar tiroid hormonu ilaç olarak verilmektedir. Hormon fazlalığı olan hastalara hormon yapımını baskılayacak ilaçlar verilerek hormon düzeyi normale çekildikten sonra ameliyat veya radyoaktif iyot tedavisi yapılır.
Hormon seviyelerinin normal olduğu ve genelde nodüllerin görüldüğü durumlarda genellikle cerrahi tedavi uygulanır. Cerrahi tedavide tiroid bezinin bir bölümü veya tamamı çıkarılmaktadır. Ameliyatta tiroid bezi komşuluğundaki dokuların korunması önem taşımaktadır. Ayrıca ameliyat bölgesinde iz bırakmamak için özen göstermek gerekir.
- Hangi durumlarda guatr hastalığının ameliyatla tedavi edilmesi önerilir?
Guatr olgularında hormon düzeylerinde bozukluk, solunum ve yutma problemleri, kanser şüphesi ve guatra bağlı estetik problem nedeniyle cerrahi tedavi önerilmektedir.
- Guatr ameliyatının riskleri nelerdir?
Guatr ameliyatında en önemli riskler ses tellerini çalıştıran sinirlerin zedelenmesi ve tiroid bezi komşuluğunda bulunan paratiroid bezinin zarar görmesidir. Ses telini çalıştıran sinirin tek veya iki taraflı olarak zedelenmesi ses kısıklığı ve nefes darlığı ile sonuçlanabilirken, paratiroid bezinin zarar görmesi kalsiyum seviyesinin düşmesine enden olmaktadır. Kalsiyum gereksinimi karşılanmazsa metabolizma, kalp ve sinir sistemi ile ilgili ciddi problemleri ortaya çıkmaktadır.
Kimler risk altındadır?
- Ailesinde guatr, tiroid nodül, tiroid kanseri ve tiroidit gibi tiroid hastalıkları olan kişiler
- Daha önceden tiroid nodülü nedeniyle ameliyat geçirmiş kişiler
- Sigara içenler
- Menopoz dönemindeki kadınlar
- Baş ve boyuna yönelik ışın tedavisi (radyoterapi) gören kişiler kontrol ve takiplerini düzenli olarak yaptırmalıdırlar
Guatr hastalığında kanser görülme olasılığı var mıdır?
Guatr hastalığında altta yatan kanser olup olmadığını net olarak belirlemek ancak ameliyatta çıkarılan dokunun incelenmesiyle mümkün olabilir. Tüm guatr hastaları göz önüne alındığında %15 civarında kanser görülme olasılığı söz konusudur.
Ne zaman doktora gitmeli?
Eğer tıraş olurken ya da aynaya bakarken boynunuzda şişlik fark ettiyseniz; bununla birlikte çarpıntı, sinirlilik, geçmeyen ishal, kabızlık, uykusuzluk veya aşırı uyku hali, ellerde titreme, kilo alma, yutmada ve nefes almada zorluk gibi belirtiler varsa en yakınınızdaki iç hastalıkları uzmanına müracaat etmelisiniz.