Kemik mahmuzları (Osteofitoz) aslında kemiklerinizden uzanan, genellikle iki kemiğin bir eklemde buluştuğu yerde oluşan pürüzsüz çıkıntılardır. Osteofitoz oluşumu 60 yaşından sonra çok daha yaygındır. Ancak daha genç yetişkinler de kemik mahmuzları geliştirebilir. Kemik mahmuzlarının genellikle hiçbir semptomu yoktur.
Osteoartritiniz varsa, hangi semptomları aramanız gerektiğini ve tedavinin ne zaman gerekli olabileceğini bilmelisiniz.
Semptomlar;
Çoğu zaman kemik çıkıntıları küçüktür ve ağrılı semptomlara neden olmaz. Parmak eklemlerinizin çevresinde oluştuklarını fark edebilirsiniz, çünkü parmaklarınızı biraz düğümlü gösterebilir. 60 yaş ve üstü insanların yalnızca yüzde 40’ı tıbbi müdahale gerektirecek kadar ağrılı kemik çıkıntısı semptomları yaşayabilir.
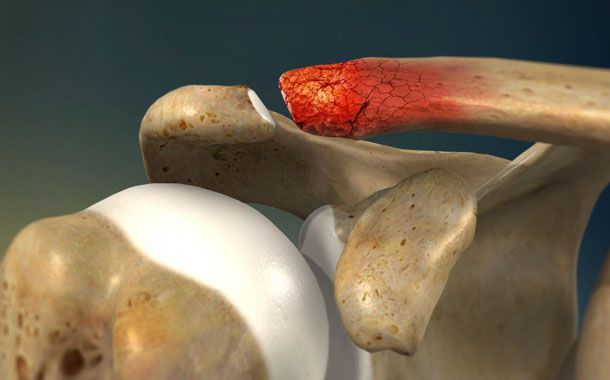
Dizde osteofit olarak da adlandırılan kemik çıkıntıları oluştuğunda, bacağınızı düzeltmek ağrılı olabilir. Omuzda kemik mahmuzları da oluşabilir, bu da döndürücü manşonunuzu tahriş edebilir ve orada ağrı ve şişmeye neden olabilir. Kalçada kemik çıkıntıları da ağrılı olabilir ve hareketi sınırlayabilir.
Kemik çıkıntısı büyümesi için en yaygın yerlerden biri omurgadır. Bir omurun içinde mahmuzlar oluşursa, omuriliğe veya sinir köklerine baskı yapabilirler. Bu sadece ağrıya değil, aynı zamanda sırtınızda, kollarınızda ve bacaklarınızda uyuşmaya da neden olabilir.
Bir veya iki gün içinde iyileşmeyen bir eklemde ağrı veya sertlik varsa, doktorunuza görünün. Kemik çıkıntıları veya herhangi bir sayıda durum olabilir. Kemik dikenlerinin erken teşhisi ve tedavisi, neden oldukları hasarı sınırlayabilir. Buzlanıp dinlenmeyen bir eklemde ağrı ve şişlik fark ederseniz, doktorunuzla osteofitoz olasılığı hakkında konuşun.
Nedenleri;
Açık farkla kemik dikenlerinin en yaygın nedeni osteoartrittir. Bu, eklemlerinizdeki uzun süreli aşınma ve yıpranmanın neden olduğu artrit türüdür. Osteoartrit yaşlı yetişkinlerde gelişme eğilimindedir, ancak bir spor yaralanması, kaza veya başka bir nedenden dolayı bir eklem hasar görmüşse daha erken başlayabilir.
Artritli bir eklemde, kemiklerinizin ucundaki kıkırdak yıpranır. Kıkırdak, bir eklemdeki kemikleri birbirine bağlayan ve yastıklayan esnek dokudur. Vücudun hasarlı kıkırdağı tamir etme girişiminin bir parçası olarak, kemik mahmuzları şeklinde yeni kemik materyali ortaya çıkar.
Omurgada, yumuşak, yaylı bir disk her omuru yastıklar. Diskler zamanla yıprandıkça ve inceldikçe, omurga kemik çıkıntısı oluşumuna daha duyarlı hale gelir.
Risk faktörleri;
Yaşlanma, kemik çıkıntıları için en büyük risk faktörüdür. Zamanla, tüm eklemleriniz en azından biraz aşınma ve yıpranmaya maruz kalır. Belirgin bir yaranız olmasa bile bu geçerlidir. Skolyoz (eğri omurga) gibi yapısal problemlerle doğduysanız riskiniz de daha yüksektir. Kötü duruş sizi kemik mahmuzları için daha fazla risk altına sokabilir. Kalıtsal bir faktör de olabilir. Kemik mahmuzlu bir ebeveyniniz varsa, onları alma olasılığınız daha yüksektir.
Teşhis;
Kemik çıkıntılarının neden olduğu eklem ağrınız varsa, derinin altında bir yumru görebilir veya hissedebilirsiniz. Ancak çoğu durumda ağrınızın kaynağını belirleyemezsiniz.
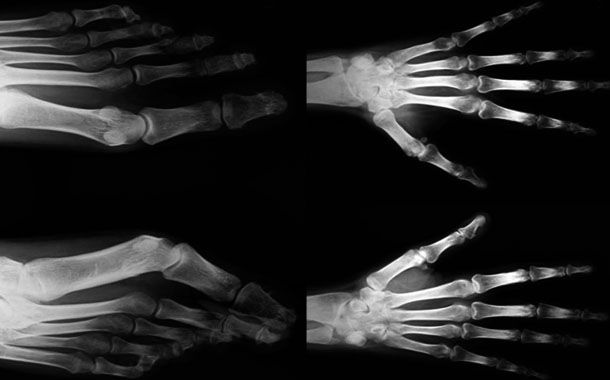
Doktorunuz muhtemelen kemik yapısındaki değişiklikleri aramak için X ışınları kullanacaktır. Diğer görüntüleme testleri de kullanılabilir. Bunlar, bağlar ve kıkırdak gibi yumuşak dokuların ayrıntılı görünümlerini sağlayan MR testlerini ve X ışınlarından daha ayrıntılı kemik ve diğer doku görüntülerini sağlayabilen BT taramalarını içerir.
Doktorunuz ayrıca tıbbi geçmişinizi değerlendirecek, belirtilerinizin açıklamasını dinleyecek ve tıbbi bir muayene yapacaktır. Örneğin, şüpheli kemik çıkıntısı dizinizdeyse, doktorunuz eklemde herhangi bir anormallik hissederken dizinizi hareket ettirmenizi sağlayacaktır.
Tedavisi;
Kemik çıkıntısı yalnızca hafif ağrıya neden oluyorsa ve yalnızca arada bir fark ediliyorsa, doktorunuz reçetesiz satılan bir ağrı kesici önerebilir. Bir steroid atışı, şişliği ve iltihabı geçici olarak azaltmada da yardımcı olabilir. Genellikle bir yıl içinde aynı eklemde en fazla üç steroid enjeksiyonu yapabilirsiniz.
Omurga dahil, etkilenen ekleminizin çevresindeki kasları güçlendirmeye odaklanırsa fizik tedavi yardımcı olabilir. Ayrıca sinir baskısını önleyecek şekilde hareket etmenize de yardımcı olabilir.
Kemik çıkıntısı bir sinire baskı yapıyorsa veya hareket açıklığınızı önemli ölçüde kısıtlıyorsa, cerrahi olarak tedavi ettirmeniz gerekebilir. Kemik çıkıntısı omurgadaysa, osteofitin bir sinire baskı yapmasını önlemek için bazen etkilenen omurlara bir tür “ara parça” yerleştirilebilir. Omuz veya dizdeki bir kemik çıkıntısı, bazen çok küçük kesilerden ekleme ulaşmak için özel aletler kullanan artroskopik cerrahi ile çıkarılabilir.
Ağrı yönetimi için ipuçları; Kemik çıkıntısı ağrınızı kontrol etmeye yardımcı olmak için aşağıdaki adımları uygulayabilirsiniz:
- Eklemlerinizdeki yükü hafifletmek için fazla kilolu veya obezseniz kilo verebilirsiniz
- Yürürken ayaklarınız ve diğer eklemlerini için iyi ayakkabılar giyin
- Eklem çevresindeki kasları güçlendirecek ve onu stabilize edecek egzersizleri öğrenmek için fizik tedaviye başlayın
- Sırt gücünü korumaya yardımcı olmak ve omurganızı uygun şekilde hizalı tutmak için ayakta dururken veya otururken uygun duruşu koruyun
- Kemik çıkıntısı nedeniyle iltihaplanma ve ağrı alevlendiğinde ibuprofen gibi reçetesiz satılan ağrı kesiciler kullanın. Antiinflamatuar bir ilaç almadan önce doktorunuza danışın
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.