Radyoterapi, kanser hücrelerini öldürmek için yoğun enerji ışınları kullanan bir kanser tedavisi türüdür. Radyoterapide çoğunlukla X ışınları kullanır, ancak protonlar veya diğer enerji türleri de kullanılabilir. Radyoterapi, hücrelerin nasıl büyüdüğünü ve bölündüğünü kontrol eden genetik materyali yok ederek hücrelere zarar verir.
Radyoterapi hem sağlıklı hem de kanserli hücreler zarar görürken, radyoterapinin amacı mümkün olduğunca az sayıda normal, sağlıklı hücreyi yok etmektir. Normal hücreler genellikle radyasyonun neden olduğu hasarın çoğunu onarabilir.
Radyoterapinin kullanım amaçları nelerdir?
- Neoadjuvan Radyoterapi; Rektum ve akciğer kanserleri başta olmak üzere bazı tümör türlerini küçültmek için kullanılır. Ameliyat öncesi radyoterapi olarak da bilinen neoadjuvan radyoterapi ile kanser hücrelerinin oluşturduğu tümörün küçültülmesi hedeflenir. Böylece operasyon sırasında hastadan mümkün olduğunca az miktarda doku çıkarılır
- Adjuvan Radyoterapi; Meme kanseri başta olmak üzere pek çok farklı kanser türünde uygulanabilen adjuvan radyoterapi, ameliyat sonrası ışın tedavisi olarak da tanımlanabilir. Ameliyatla tümör dokusunun temizlenmesinin ardından yapılan uygulama sayesinde vücutta kalmış olması muhtemel kanser hücrelerinin yok edilmesi hedeflenir. Böylece kanserin tekrar ortaya çıkması (nüks etmesi) engellenmeye çalışılır
- Primer Radyoterapi; Larenks (ses telleri) tümörü gibi bazı kanser türlerinde tek başına uygulanan radyoterapi türüdür. Yalnızca radyoterapi uygulaması olarak da tanımlanabilen bu yöntem, seçilmiş vakalarda cerrahi girişim yerine uygulanarak benzer oranda başarı sağlar
- Palyatif Radyoterapi; İleri evre kanser vakalarında oluşan kanserin diğer dokulara yayılması durumunda uygulanan palyatif radyoterapi yönteminde hastanın şikayetlerin azaltılması hedeflenir. Özellikle beyin ve kemik metastazı varlığında uygulanan bu yöntem sayesinde hastanın ağrı, kanama ve nefes darlığı gibi şikayetlerinin önlenmesi ya da giderilmesi hedeflenir. Ayrıca patolojik kırıklar, felç ve bilinç bozukluğu gibi ciddi sağlık sorunlarının da önüne geçilmesi amaçlanır
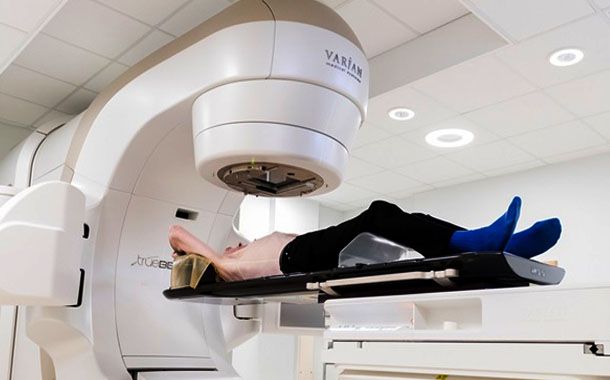
Radyoterapi nasıl uygulanır?
Radyoterapi “eksternal” (beden dışından) ve “internal” (beden içi) uygulamalar olmak üzere iki biçimde yapılır. Bazı hastalara ikisi birden peş peşe de uygulanabilir. Hastaların büyük çoğunluğuna radyasyon beden dışından verilir. Tedavi genellikle ışın tedavisi merkezlerinde ayakta uygulanır. Eksternal tedavide bir cihaz yardımıyla tümör içeren bölgeye yüksek enerjili ışınlar veya partiküller yöneltilir. Radyoterapide kullanılan cihazların en önde gelen tipi lineer akseleratörlerdir. Yüksek enerjili ışınlar, kobalt-60 gibi radyoaktif kaynak içeren cihazlar yardımıyla da uygulanabilir.
Eksternal ışınlama çalışmalarında farklı cihazlarda farklı yollar izlenir. Bazı cihazlar cilt yüzeyine yakın kanserlerin tedavisinde etkili olurken, diğerleri bedenin derin kısımlarındaki kanserlerin tedavi edilebilmesinde etkilidir. Hangi cihazın sizin için en uygun olduğuna hekiminiz karar verecektir.
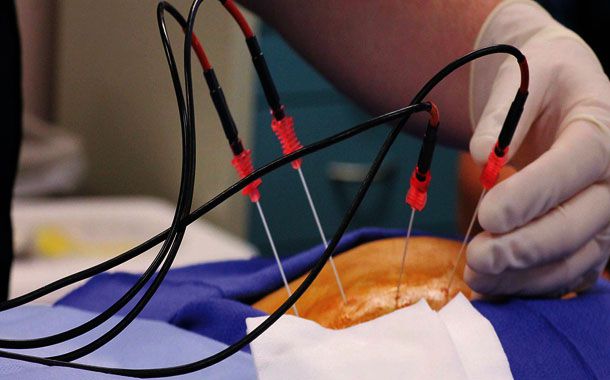
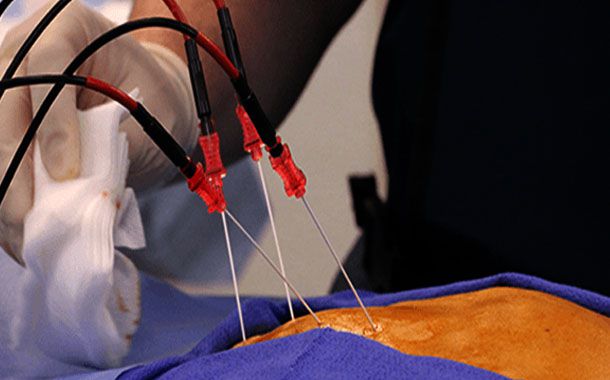
İnternal radyoterapi uygulandığında radyoaktif madde veya kaynak, implant denilen ince tel ya da tüp gibi küçük taşıyıcılara yerleştirilir. Bu implantlar doğrudan tümörün içine ya da beden boşluklarına yerleştirilir. Bazı durumlarda cerrahi girişim ile tümör alındıktan sonra, geriye kalmış olabilecek tümör hücrelerini öldürmek için açılan yarığın çevresine implantlar yerleştirilebilir. İnternal radyoterapinin başka bir biçimi de radyoaktif kaynakları yerleştirmeden kullanılanlarıdır. Kaynak ya ağızdan ya da bedene enjeksiyon yoluyla alınır. Eğer bu biçimde tedavi edilecekseniz birkaç gün hastanede kalmanız gerekebilir.
Radyoterapi tedavi planı ve hazırlık süreci nasıldır?
- Bilgisayarlı planlama tomografisi; Radyoterapi tedavisine başlamadan önce bilgisayarlı planlama tomografisi ile birlikte hazırlık seansı yapılır. Bunda amaç, tedaviyi kişileştirmek ve kanserin, türüne ve yaygınlığına göre seçilmesi gereken ışınlama tekniğini belirlemektir. Bu hazırlık seansı ve tedavinin kendisi hakkındaki ayrıntılar (özellikle seansların sıklığı ve süresi) ilk muayene esnasında hastaya radyasyon onkolojisi uzmanı tarafından bildirilir
- Tümörlü ya da tümör yayılımı olan bölgelerin belirlenmesi; Radyoterapi seansı sırasında, hastanın cihazın içinde almak zorunda olduğu pozisyon belirlenir ve daha sonra da bu pozisyonda bilgisayarlı tomografi çekilir. Tedavi planını bilgisayarlı tomografi ile yapmak, tümörlü ya da tümörün yayılımı için en riskli bölgelerin belirlenmesinin yanı sıra korunması gereken normal dokuların da tespitini sağlamış olur. Tomografi sırasında, damar için enjeksiyon ve görüntülenecek bölgeye göre de bazen idrar sondası gerekli olabilir
- Radyasyon dozu ayarlaması; Doktor tarafından tomografi kesitleri tarafından hedef hacim ve normal doku belirlemeleri yapıldıktan sonra yine doktorun ve radyasyon fizikçisinin birlikte çalışması ile, hastanın ne kadar radyasyon dozuna ihtiyacı olduğu ve bu dozun nasıl verileceği, kaç seans süreceğini belirlenir. Bu durum, genellikle bir kaç gün sürebilir
- Radyasyon kaynağının belirlenmesi; Radyoterapide kullanılan radyasyon kaynakları çeşitlidir. Doktor X-ışını ya da elektron demeti kullanabilir. Kullanılacak radyasyon kaynağının seçimi tümörün tipine, vücuttaki yerleşimine ve özellikle de derinliğine göre belirlenir. Yüksek enerjili X-ışınları birçok kanser tipinde tedavi amacı ile kullanılır. Elektron demetleri ise bazı cilt hastalıklarını tedavi edebilir
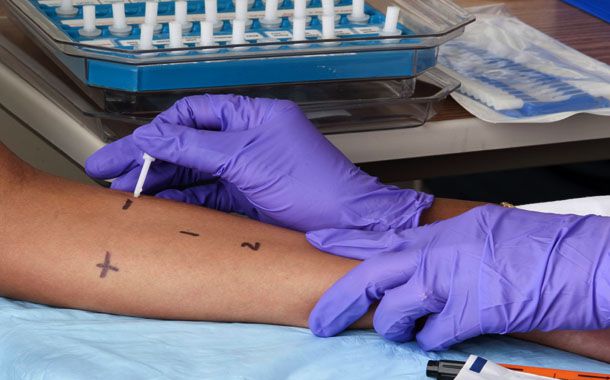
- Işın verilecek bölgenin işaretlenmesi; Radyasyon terapisti tarafından hastanın cildine işaretlemeler yapılarak bir radyoterapi seansından diğerine “hedef hacmin” aynı şartlarda ışınlanması sağlanmaktadır. Bu amaçla kolay çıkmayan mürekkepli kalemler kullanılır veya tatuaj yapılabilir. Yine de yıkanırken bu işaretlerin çıkmamasına özen göstermek gerekir. Çünkü hastanın tedavisi bitene kadar bu işaretlere ihtiyaç duyulacaktır. Silinme olursa terapiste haber vermek gerekir. Hasta, silinmiş işaretleri kendisi tamamlamamalıdır
- Tedavi etkisinin takibi; Tedavi başladıktan sonra doktor hastanın tedaviye cevabını, genel durumunu ve tedavinin olası yan etkilerini takip eder. Bu kontrol de genellikle haftada bir yapılır ancak sıklığı hastanın ihtiyacına göre değişebilir. Planlanmış tedavilerin zamanında alınması çok önemlidir. Plandaki aksamalar, tedavinin beklenen etkinliğini azaltabilir
Tedavi süreci;
Hasta tedaviye başlamadan önce giysilerini çıkarır ve önlük giyer. Bu nedenle kolay değiştirebileceği giysiler ile tedaviye gelmesi önerilir.
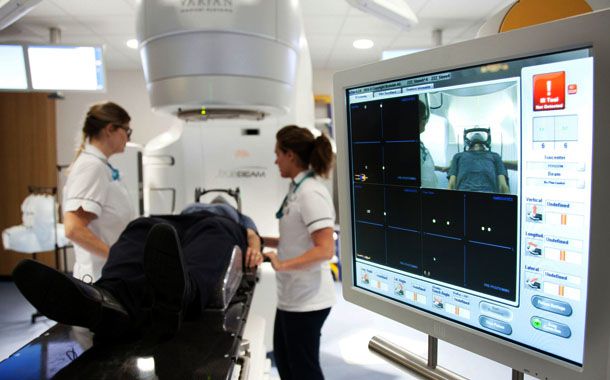
Radyoterapi teknisyeni, tedavi alanını belirlemek için hastanın cildinde daha önce işaretlemiş olduğu çizgileri kullanır. Hastanın özel bir sandalyede oturması ya da tedavi masasına yatması gerekir. Her seansta tedavi odasında 15 ila 30 dakika kalınmakla birlikte, radyasyon dozunun verilmesi 1 ila 5 dakikalık bir sürede gerçekleşmektedir. Eksternal radyoterapi alma işlemi, bir röntgen filmi çekilme işlemindeki gibi ağrısızdır.
Hastanın işlem sırasında nefes tutmasına gerek yoktur ve yalnızca normal soluk alıp vermek yeterlidir. Radyoterapi seanslarında; tanımlanan dozun en hassas şekilde verilip ışınların vücutta doğru yere ulaşması, tedavi boyunca hasta pozisyonunun bozulmayıp her tedavide aynı pozisyonun oluşturulması ve hastanın konforunun en iyi şekilde sağlanması için ortamın hareketsiz hale getirilmesi önemlidir. İmmobolizasyon (sabitleme) denilen bu işlemde tedavi edilen bölgeye göre baş-boyun maskeleri, vakumlu yataklar, diz altı sabitleyicileri veya omuz çekicisi gibi aksesuarlar kullanılabilir.
Radyoterapi teknisyeni, ışın verilmeden önce odadan ayrılır. Cihazlar, yakındaki küçük bir alandan kontrol edilir. Hasta da bir monitör ya da pencere yoluyla izleyebilir. Bu sırada hasta konuştuğunda sesi hoparlörden duyulabilir ve teknisyenle iletişim kurulabilir. Radyoterapi cihazları büyük yapıları nedeniyle tedavi alanı etrafında değişik açılarda dönerken gürültülü bir ortam oluşabilir. Ancak hastaların, cihazların ilgili teknisyenlerce çalıştırıldığı ve çalışmalarının düzenli olarak kontrol edildiği unutulmamalıdır. Tedavi odası ya da cihazlarla ilgili olarak her türlü soru, teknisyen ya da doktora sorulabilir.
Radyasyonun herhangi bir şekilde görülmesi, sesinin duyulması ya da hissedilmesi mümkün değildir. Tedavi seansında hastanın kendini çok kötü veya rahatsız hissedeceği bir durum oluşursa, derhal teknisyen bilgilendirilmelidir. Gerekli durumlarda cihazların çalışması derhal durdurulabilmektedir.
Radyoterapinin olası yan etkileri;
Radyoterapi sırasında tedavi alanı içindeki sağlıklı hücreler de etkilenecektir. Bu şekilde ortaya çıkabilecek yan etkiler çoğu zaman hafif ve geçici olmakla beraber, bazı hastalarda ciddi olabilir. Bu yan etkileri azaltmak için radyoterapi hafta içi 5 gün uygulanır, hafta sonu 2 gün dinlenilir. Ayrıca planlama tedavi alanı içinde kalan sağlıklı dokuları radyasyondan en fazla koruyacak şekilde yapılır. Yan etkiler genellikle ilerleyen günlerde, doz arttıkça başlar. Kimisi tedavi sonrası günler kimisi de haftalar içinde kaybolur. İlaçlarla veya tedaviye ara vererek bu yan etkileri hafifletmek mümkündür.
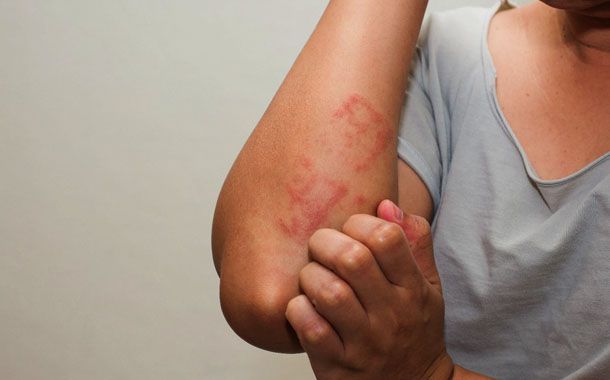
- Ciltte görülen yan etkiler; Tedavi bölgesinde, daha çok 5–6 hafta süren tedavilerde ve tedavinin ileri dönemlerinde görülür. Koltuk altı, boyun, kasık gibi bölgelerde riski daha fazladır. Güneş yanığı gibi şikâyetlerle başlar ve sulu, açık yaralara kadar gidebilir. Bu gibi durumlarda tedavinize bir süre ara verilmesi veya ilaç kullanmanız gerekebilir. Ancak doktorunuz önermeden asla krem, pansuman türü uygulamalar yapmayınız. Bu reaksiyonların büyük bölümü tedavi bitiminden 2–4 hafta sonra kaybolur. Tedavi sonrası uzun dönemde tedavi alanında cildinizde noktasal tarzda kalıcı koyu lekeler olabilir, o bölge daha koyu renkli ve daha sert kalabilir ve o bölgede kıllar dökülebilir. Bu durum tedavi bitiminden 2-3 ay sonra normal haline döner
- Baş ve boyun bölgesi radyoterapisindeki olası yan etkiler; Bu bölgede radyoterapi dişlerinizin çürüme eğilimini artırabilir. Tedavi süresince ve sonrasındaki bir yıl boyunca dişlerinize cerrahi tedavi uygulanamayacağından doktorunuz tedaviye başlamadan önce ayrıntılı bir diş kontrolü ister. Tedavi süresince ağız içinde yaralar olabilir. Bu nedenle tedavi boyunca düzenli antiseptik gargara ve başka ilaçlar kullanmanız gerekebilir. Tükürük bezleri etkilendiğinden ağız kuruluğu ve buna bağlı yutma güçlüğü, çiğneme zorluğu da görülebilir. Boğazınız çok tahriş olmuş, yeme-içmeniz sancılı bir hal almışsa, tedaviye bir süre ara vermek gerekebilir. Ayrıca ağızda mantar enfeksiyonu gelişebilir, tat alma duyunuz bozulabilir. Tüm bunlar iştah azalması ve dolayısıyla kilo kaybına yol açabilir. Bu tür yan etkiler tedavi tamamlandıktan sonra birkaç hafta kadar daha devam edebilir. Ses kısıklığı olabilir ancak tedavi bitiminden en geç birkaç hafta sonra eski haline gelir
- Göğüs bölgesine radyoterapi sırasında olabilecek yan etkiler; Radyoterapi esnasında ve sonrasında bir süre için nefesinizde daralma hissi olabilir ve katı yiyeceklerin alınması zorlaşabilir. Bazı özel ağrı kesici ve gargara türü ilaçlarla, yemek sırasında hissedilen bu ağrıyı hafifletmek mümkündür. Bu belirtiler tedaviden sonra giderek azalır ve genellikle 5–8 haftada tamamen geçer. Kuru öksürük, nefes darlığı gelişebilir. Ancak tedavi bitiminden birkaç ay sonra gelişecek öksürük, nefes darlığı yakınması radyoterapiye bağlı AC hasarını gösterebileceğinden önemlidir
- Karın bölgesine radyoterapi sırasında olabilecek yan etkiler; Tedavi süresince, hatta ilk günlerden başlayarak bulantı bazen kusma olabilir. Buna bağlı yemek yeme problemi ile hızlı kilo kaybı başlar. Bu şikayetinizi önleyici ilaçlar verilecektir. Radyoterapi bitiminde yakınmalarınız da kalmayacaktır. Bunların dışında ishal, mide krampları ve şişkinlik yakınması görülebilir. İshal durumunda gereğinde tedaviye ara verilir ve ilaç başlanır. İshal, tedaviden sonra tamamen geçecektir. Buna ek olarak idrar kesesinin etkilenmesi sonucu sık idrara çıkma, idrar yaparken yanma olabilir. Bol su içmek tüm bu belirtileri hafifletir
- Kan hücrelerinin etkilenmesine bağlı yan etkiler: Radyoterapi kan yapıcı sistemin ürettiği hücreleri etkileyebilir. Ayrıca kemoterapi ile birlikte ya da kemoterapiden hemen sonra başlayan radyoterapide kan ile ilgili yan etkiler daha sık görülmektedir. Bu etkileri zamanında saptayabilmek için tedavideki her hastaya düzenli olarak kan sayımı yapılır
Öneriler;
Radyoterapiye başladığınız zamanki genel durumunuz, günlük hayatınıza devam etmek için uygunsa, radyoterapi sırasında da bir değişiklik olmayacaktır. Fakat uzun süreli tedavilerde, günlük yaşamınızı zorlaştıran bazı yan etkiler gelişebilmektedir. Tedaviniz süresince kendinizi yorgun, halsiz hissedebilirsiniz. Bu yorgunluk, tedavinizden kaynaklanan bir durumdur, kesinlikle hastalığınızın kötüye gittiğini göstermez ve tedaviden sonra genellikle kaybolur.
- Beslenme; Tedavi süresince sağlıklı beslenmeye ve bol su içmeye mutlaka özen göstermelisiniz. Et, yoğurt, baklagiller, yumurta, süt, balık gibi yüksek proteinli besinler bu süreçte diyetinizde özellikle gereklidir. Yağlı, kızartma türü yiyeceklerden uzak durmanız faydalı olacaktır. Ağzınızda şiddetli ağrılar ve yaralar gelişebilir bu nedenle çok soğuk, çok sıcak, acı ve baharatlı yiyeceklerden uzak durmanız gereklidir. Gerektiğinde ağız içi sorunlarınız geçene kadar yüksek kalorili özel solüsyonlarla beslenmenize takviye yapılabilir. Karın bölgesine radyoterapi uygulanıyorsa gaz oluşumuna yol açan fasulye, nohut ve kimyonlu yiyecekleri sınırlı ölçüde tüketmeniz faydalı olacaktır. Bağırsakların etkilenmesi nedeniyle ishal gelişebileceğinden tedavi sürecinde yağsız peynir, beyaz ekmek, patates, pirinç, yağsız haşlama et gibi yiyecekler tüketilmelidir. Tedaviniz süresince kesinlikle alkol ve sigara kullanılmamalıdır
- Egzersiz; Bedeni yormayan egzersizler, örneğin yürüyüşler fizik gücüne katkıda bulunur. Dolayısıyla radyoterapi süresince düzenli olarak spor yapılması faydalı olabilecektir
- Dinlenme; Radyasyon tedavisi sırasında normal yaşantınızı mümkün olduğunca devam ettirmeli ancak dinlenmeye özen göstermelisiniz
- Cilt Bakımı; Cilt reaksiyonları sıklıkla görülebilir. Tedavi bölgesi ılık su ile yıkanıp, banyo yapılabilir. Tedavi bölgesinde kaşıntı hissi olabilir ancak asla ovalamayınız, kaşımayınız, çünkü bu bölgedeki deri hassalaşır ve kolay tahriş olabilir. Parfümlü sabunlar, pudralar, deodorantlar, losyonlar, kremleri tedavi süresince kullanmanız sakıncalıdır. Baş ve boyun bölgesinden radyoterapi alıyor iseniz tedavi süresince köpük, krem ve jilet kullanarak tıraş olmayın. Eğer gerekliyse tedavi başlangıç döneminde tıraş makinesi kulanılabilir
- Güneşten Korunma; Tedavi gören bölge yazın etkili güneşe, kışın soğuk rüzgâra maruz kalmamalıdır. Tedavi bitimini takiben en az 1 yıl süreyle, tedavi gören bölgenin kuvvetli güneş ışığından korunması gerekir
- Giyim; Yünlü, naylon giysiler tahriş edici olabilir. Meme bölgesinden tedavi alan hanımların tedavi süresince sutyen kullanmamaları doğru olacaktır. Boyun bölgesine radyoterapi uygulanıyorsa, dar yakalı giysilerden kaçınmalıdır. Kuvvetli güneş ve soğuk rüzgârdan korumak amacıyla boyun için ipek veya pamuklu fular, uygun seçimlerdir
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.